马上注册,解锁更多功能,轻松玩转医生网 yisheng.cn
您需要 登录 才可以下载或查看,没有账号?立即注册
×
硬皮病是一种以局限性或弥漫性皮肤增厚或纤维化为特征,并影响心、肺、肾和消化道等多脏器的全身性自身免疫性疾病。当同时存在特征性皮肤病和内部器官受累时,称为系统性硬化症(systemic sclerosis, SSc)。SSc 的临床亚型主要包括局限性皮肤型 SSc(limited cutaneous SSc, lcSSc)和弥漫性皮肤型 SSc(diffuse cutaneous SSc, dcSSc)。SSc 常合并其他自身免疫性疾病,约 1/3 的 SSc 患者同时罹患干燥综合征。
由微循环血管病变导致的上肢缺血性指端溃疡是 SSc 最常见的皮肤溃疡,部分患者亦可出现下肢溃疡。缺血性下肢溃疡往往迁延难愈、预后不良,并存在截肢风险,值得临床高度警惕。
病情回溯:从雷诺现象到多系统受累
一名 75 岁女性患者因下肢残端疼痛 2 周入院。患者于 9 年前(66 岁时)确诊 lcSSc,否认高血压、糖尿病史,否认烟酒史。
患者病程长达 55 年,疾病演进过程如下:
✦ 20 岁:手指出现雷诺现象
✦ 66 岁:因皮肤硬化、毛细血管扩张、及抗着丝点抗体(ACA)阳性,确诊 lcSSc,同时存在干燥性角结膜炎、唾液分泌减少,查抗 SS-A/SS-B 抗体阳性,确诊干燥综合征
✦ 67 岁:因双腕关节滑膜炎、类风湿因子及抗环瓜氨酸肽抗体阳性,确诊类风湿关节炎,经泼尼松 5 mg/d 与甲氨蝶呤 8 mg/w 治疗达病情缓解。
✦ 68 岁:出现活动后气促,右心导管检查测平均肺动脉压 31 mmHg,诊断为 SSc 相关肺动脉高压,开始波生坦治疗。
✦ 71 岁:左足趾出现溃疡,CT 血管成像显示左胫后动脉闭塞(图 1 左)。虽经口服西洛他唑、静脉输注前列地尔及血管内扩张治疗,左足趾溃疡仍进展为坏疽,遂行左膝下截肢术。
✦ 72 岁:右足趾出现缺血症状,CT 血管成像显示右胫后动脉狭窄(图 1 右),虽经类似治疗,右足趾溃疡仍进展至坏疽,行右膝下截肢术。

图 1. 下肢计算机断层扫描血管成像(左)白色箭头示 71 岁时左胫后动脉闭塞,(右)白色箭头示 72 岁时右胫后动脉狭窄
✦ 75 岁:尽管接受西地那非治疗,患者仍出现难治性指端溃疡,并行左手第二、三指截指术。此次因下肢残端疼痛再次入院。
入院情况
患者入院时生命体征:血压 148/74 mmHg,心率 100 次/分,体温 36.7 ℃。
体格检查可见双下肢残端坏疽,皮肤硬化仅限于手指。实验室检查结果:血红蛋白 93 g/L ↓;C 反应蛋白 49.1 mg/L ↑;抗核抗体(1:1280)、抗着丝点抗体、类风湿因子、抗 SS-A 及抗 SS-B 抗体阳性;抗 Scl-70 抗体、抗 U1RNP 抗体、髓过氧化物酶-抗中性粒细胞胞浆抗体、抗 β2-糖蛋白 I 抗体及抗心磷脂抗体均为阴性。
CT 血管成像显示双侧股动脉狭窄及闭塞(图 2)。

治疗经过与结局
住院后,患者双下肢坏疽进展,为控制感染需行截肢术。但由于合并充血性心力衰竭,手术风险极高,遂转为姑息治疗,持续静脉注射芬太尼镇痛。
尽管积极采用了指南推荐的联合血管扩张方案(波生坦 + 西地那非 + 静脉前列腺素),病情仍持续恶化。入院 55 天后,患者因双下肢坏疽继发败血症及多器官功能衰竭死亡。
为什么治疗无效?病理揭开真相
患者死亡后,经家属同意进行了尸检。
✦ 肺部:肺动脉壁显著增厚、血管管腔闭塞(图 3 A-D),未见间质性肺炎表现,符合 PAH 改变
✦ 肾脏:弓状动脉管腔狭窄(图 3 E)
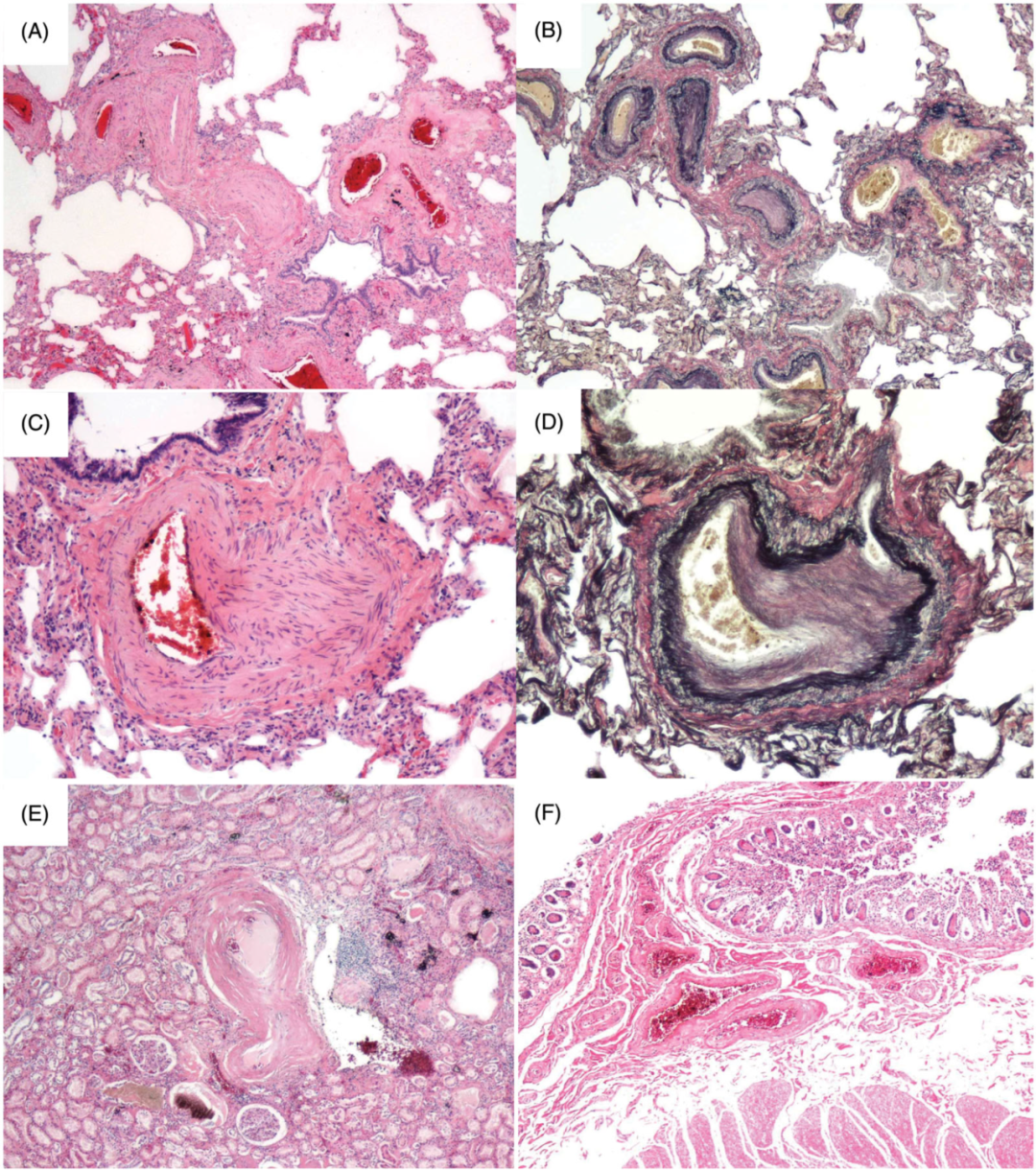
(A、B)肺组织标本显示:(A)弥漫性血管腔内闭塞(HE 染色),(B)血管内膜纤维化及增厚(EVG 染色);(C、D)肺动脉高倍视野图像:(C)HE 染色,(D)EVG 染色;(E)肾脏标本显示弓状动脉壁增厚(HE 染色);(F)小肠标本显示动脉壁增厚(HE 染色)【EVG:弹性纤维范吉森染色;HE:苏木精-伊红染色】
✦ 胃肠道:(食管至结肠)标本可见黏膜下层至内膜肌层的动脉壁增厚(图 3 F)
✦ 全身血管:几乎所有内脏器官(如肺、胆囊、胰腺、脾、肾、胃肠道、肠系膜、子宫、卵巢及肾上腺)动脉均检出动脉壁增厚。病变从肌性动脉延伸至小动脉水平,内膜纤维性增厚导致管腔狭窄。动脉壁无提示血管炎的炎症细胞浸润
✦ 下颌下腺标本显示腺泡细胞萎缩及淋巴细胞、浆细胞浸润,符合干燥综合征表现
这种广泛而严重的内脏动脉壁增厚,是系统性硬化症血管受累的一致性病理学证据。
lcSSc 非「良性」病程,在多系统受累背景下需警惕其向重症转化 !
在多数医生认知中,局限性皮肤型 SSc 病情相对温和、预后较好,除肺动脉高压与食管受累外,罕见严重的器官侵犯。然而,今天这例尸检病例却颠覆了这一认知 —— 患者因进行性大血管病变导致双下肢坏疽、多次截肢,最终死亡。
如何理解本例 lcSSc 的危重结局?
SSc 患者下肢溃疡发生率为 4%~12.8%,不仅见于 dcSSc,亦可见于 lcSSc,且后者病程通常更长。下肢溃疡病因包括大血管或微血管受累所致缺血、静脉功能不全,以及神经性腿溃疡、坏死性血管皮炎等其他因素。
Bohelay 等研究表明,下肢溃疡(尤其缺血性大血管受累所致者)愈合差,截肢率高(57%),平均愈合时间长(16.0 个月),复发率高(75%)。既往或并存指端溃疡和足部局部皮肤硬化为下肢溃疡的独立危险因素。本例患者兼具指端溃疡、长病程、肺动脉高压等多重下肢溃疡危险因素,因此溃疡反复发作且预后不良。患者 CT 血管成像显示下肢动脉狭窄闭塞,提示缺血系大血管受累所致。患者抗磷脂抗体为阴性,组织学结果也未提示纤维蛋白性闭塞性血管损伤。但内脏器官血管壁的增厚和狭窄表明,长期血管内皮损伤导致的大血管受累是引发下肢缺血的关键机制。
因此,对于 SSc 患者的下肢溃疡,必须进行血管影像学评估,明确是微血管痉挛还是大血管闭塞,这直接决定治疗策略和预后判断。
尸检揭示的本质病变是非炎症性、纤维化性血管病
目前关于 SSc 的尸检报告较为有限:弥漫性 SSc 患者的中小动脉均出现内膜增厚,而 lcSSc 仅见于小动脉;且 dcSSc 内膜增厚更显著,肾危象组管腔闭塞更常见。合并肺动脉高压的 lcSSc 患者更易出现管腔闭塞。
EULAR 更新的 SSc 指南建议,可采用静脉伊洛前列素、5 型磷酸二酯酶抑制剂及波生坦治疗指端溃疡。此外,指南推荐使用利奥西呱、内皮素受体拮抗剂、前列环素类似物及 5 型磷酸二酯酶抑制剂治疗 SSc 相关肺动脉高压。
本例联合使用波生坦、西地那非及静脉前列腺素类药物,仍未能阻止疾病的进展。
在本报告中,我们呈现了一例伴坏疽的局限性系统性硬化症的尸检病例。虽然下肢溃疡是 SSc 的罕见表现,但大血管受累导致的缺血与其不良预后密切相关。尽管局限性 SSc 通常被认为预后较好,但对于病程较长或存在血管受累危险因素的患者,即使没有相关临床症状,内脏器官的血管病变仍可能持续进展。由于本例患者的下肢溃疡进展未能被血管扩张剂所抑制,未来研究应着力探索能够有效抑制全身性血管病变的新治疗策略。
小结
假如我们在患者首次出现下肢溃疡(71 岁)时就进行全身血管评估、局部血运重建或新型抗纤维化治疗,结局是否会有所不同?这值得每一位接诊 SSc 患者的医生深思。
本例用生命的代价警示我们:SSc 的本质是「系统性血管病」,其严重程度不能仅凭皮肤受累范围判断。对于 lcSSc 患者,尤其是合并 PAH、指端溃疡、长病程者,应定期评估大血管状况,积极干预,并全力探索改善纤维化性血管病变的新途径。
特别说明 | 本文仅供医疗卫生等专业人士参考
参考文献 [1] Ozasa M, Fujikawa K, Ozasa S, Sakaguchi R, Furukawa K, Ueki N, Uchida T, Nakashima M, Mizokami A. Limited cutaneous systemic sclerosis with gangrene: an autopsy case. Mod Rheumatol Case Rep. 2020;4(2):243-247.
|
![]() 苏公网安备32021302002628号
苏公网安备32021302002628号