马上注册,解锁更多功能,轻松玩转医生网 yisheng.cn
您需要 登录 才可以下载或查看,没有账号?立即注册
×
本文系统梳理了高尿酸血症与痛风的治疗药物,包括一线降尿酸药物、难治性痛风用药、合并症优先选择的辅助降尿酸药物及在研降尿酸药物四大类。
一 一线降尿酸药物
此类药物为高尿酸血症与痛风的基础治疗用药,分为抑制尿酸生成药和促进尿酸排泄药两类 [1-3]。
01 别嘌醇
抑制尿酸生成药,是首个用于高尿酸血症和痛风治疗的黄嘌呤氧化酶(XO)抑制剂,具有良好降尿酸效果,尤其适用于尿酸生成增多型的患者。
多国指南均推荐别嘌醇为高尿酸血症和痛风患者降尿酸治疗的一线用药,建议从小剂量起始,并根据肾功能调整起始剂量、增量及最大剂量。
应特别关注别嘌醇可能引起的超敏反应,建议治疗前行 HLA-B*5801 基因检测,结果阳性者禁用(补充:超敏反应死亡率较高,阳性者需完全避免使用)。
02 非布司他
抑制尿酸生成药,为特异性黄嘌呤氧化酶抑制剂,与别嘌醇相比,非布司他对黄嘌呤氧化酶的抑制作用更强且更具选择性,有良好的降尿酸效果。
作为痛风患者一线用药,尤其适用于慢性肾功能不全患者,轻中度肾功能不全患者通常无需调整起始剂量。
2019 年美国食品药品监督管理局(FDA)对非布司他发布了关于心血管死亡风险的黑框警告 [7],指出其可能导致心脏相关及全因死亡率增加,需关注其潜在的心血管风险;在合并心脑血管疾病的老年人中应谨慎使用。
03 苯溴马隆
促进尿酸排泄药,通过抑制肾近端小管尿酸盐转运蛋白 1(URAT1),阻断肾小管尿酸重吸收,促进尿酸排泄,特别适用于肾尿酸排泄减少的高尿酸血症和痛风患者。
对于尿酸合成增多或有肾结石高危风险的患者不推荐使用,用药前需评估肾功能及尿路结石病史)。
服用期间应注意大量饮水(每日 ≥2000 mL)及碱化尿液(可联用碳酸氢钠),定期监测肾功能及血尿酸水平。
二 其他降尿酸药物
01 多替诺雷
多替诺雷是一种高选择性 URAT1 抑制剂,多替诺雷能通过特异性抑制尿酸转运体 URAT1,减少尿酸在肾脏的重吸收,从而增加尿酸排泄,降低血尿酸水平,达到治疗痛风伴高尿酸血症的目的 [6,7]。
多替诺雷在我国已上市。口服,成人常规初始剂量为 1 mg,每日一次。之后应根据血尿酸水平酌情逐渐增加剂量。维持剂量为 2 mg 每日一次,可依据患者情况适当调整,直至 4 mg 每日一次。
多替诺雷的药理作用导致尿酸排泄量增加,特别是在给药初期,如果尿液为酸性,患者可能会出现尿路结石和由此引起的症状,如血尿、肾绞痛。应增加饮水量以增加尿量,并碱化尿液,以预防尿路结石。在这种情况下,应注意患者的酸碱平衡。如果患者出现血尿或肾绞痛等症状,应及时就医。
02 丙磺舒
目前,丙磺舒临床较少使用。丙磺舒通过抑制肾小管对尿酸的重吸收,增加尿酸排泄,从而降低血尿酸水平,用于治疗与痛风或痛风性关节炎相关的高尿酸血症。
使用需满足以下条件:肾小球滤过率大于 50~60 mL/分钟、无肾结石或肾结石史、非酸性尿。
三 难治性痛风用药
对难治性痛风、其他药物疗效不佳或存在禁忌证、可考虑普瑞凯希、拉布立酶等,不建议将其作为一线用药。
01 拉布立酶
拉布立酶是一种重组黄曲霉菌尿酸氧化酶,于 2010 年被 FDA 批准用于治疗难治性痛风或常规治疗不耐受的痛风患者,及用于预防和治疗血液系统恶性肿瘤患者的急性高尿酸血症,尤其适用于放化疗所致的尿酸升高者。
与别嘌醇相比,拉布立酶起效快,在降尿酸的同时可减少已沉积的尿酸盐。但临床上需避免拉布立酶与别嘌醇联用,因后者抑制黄嘌呤氧化酶,会降低前者疗效。然而其疗效受到半衰期短和免疫原性高的限制,且降尿酸效果迅速可能诱发痛风急性发作 [4-6]。
02 普瑞凯希
普瑞凯希 (pegloticase) 是聚乙二醇化重组猪尿酸酶,是一种生物制剂,与拉布立酶相比,其半衰期更长,生物利用度更高 [4-6]。
该药为推荐剂量为 8 mg,每 2 周静脉注射 1 次。《中国高尿酸血症与痛风诊疗指南(2019)》建议普瑞凯希用于难治性痛风的降尿酸治疗 [3]。
静脉注射的不良反应包括肌肉骨骼疼痛、脸红、红斑、恶心/呕吐、呼吸困难、头疼、血压变化、荨麻疹等,多发生于抗普瑞凯希抗体滴度高的患者,用药前需给予抗组胺药物和糖皮质激素预防 [3]
四 辅助降尿酸药物(合并症优先选择)
此类药物不以降尿酸为主要适应症,但兼具降尿酸作用,优先用于痛风合并其他疾病的患者 [8-10]。
01 ARB 类降压药
氯沙坦:在 ARB 类药物中,氯沙坦的促尿酸排泄作用最为显著。其通过特异性抑制尿酸转运蛋白 1(URAT1)减少肾脏对尿酸的重吸收,同时可降低心血管事件发生风险,为痛风合并高血压患者的首选药物。
厄贝沙坦:研究证实,其可显著降低高危患者的血尿酸水平及活性氧水平,在降压的同时有助于改善尿酸代谢。
阿利沙坦酯:阿利沙坦酯的降尿酸效应主要通过其活性代谢产物 EXP3174 抑制肾脏近端小管管腔膜上的 URAT1,减少尿酸的重吸收,从而促进尿酸排泄来实现。临床研究显示,阿利沙坦酯 240 mg/d 治疗 8 周,与治疗前比较,血尿酸平均降低 56.04~56.06 μmol/L。 [10]
02 钙通道阻滞剂(CCB)
氨氯地平对血尿酸代谢具有积极影响,其机制可能与肾脏保护作用相关,可减少尿酸在肾脏的蓄积。该药物尤其适用于痛风合并高血压且合并缺血性卒中的患者,为临床优先选择之一。
长效钙通道阻滞剂西尼地平在降压的同时,兼有降尿酸作用。
03 调脂药
✦他汀类:阿托伐他汀
阿托伐他汀在降低胆固醇的同时,兼具促进尿酸排泄的作用,其机制可能与抑制肾脏对尿酸的重吸收相关,适用于合并高胆固醇血症的痛风患者。
✦贝特类:非诺贝特
非诺贝特可显著降低甘油三酯水平,同时通过抑制 URAT1 受体减少肾近端小管对尿酸的重吸收,促进尿酸排泄,降低血尿酸水平,为高尿酸血症合并高甘油三酯血症患者的首选药物。
04 其他药物
阿司匹林:对尿酸代谢的影响呈剂量依赖性。大剂量(>3 g/d)促进尿酸排泄;小剂量(75~325 mg/d)升高血尿酸。
SGLT-2 抑制剂(恩格列净、达格列净等):增加尿糖排泄的同时促进尿酸排泄,降低血尿酸水平。
五 在研降尿酸药物
此类药物处于不同研发阶段,以黄嘌呤氧化酶(XO)抑制剂和尿酸盐 URAT1 抑制剂为主,部分为双重靶点药物,为难治性痛风提供新方向。
表 1 在研的降尿酸药物[11-14]
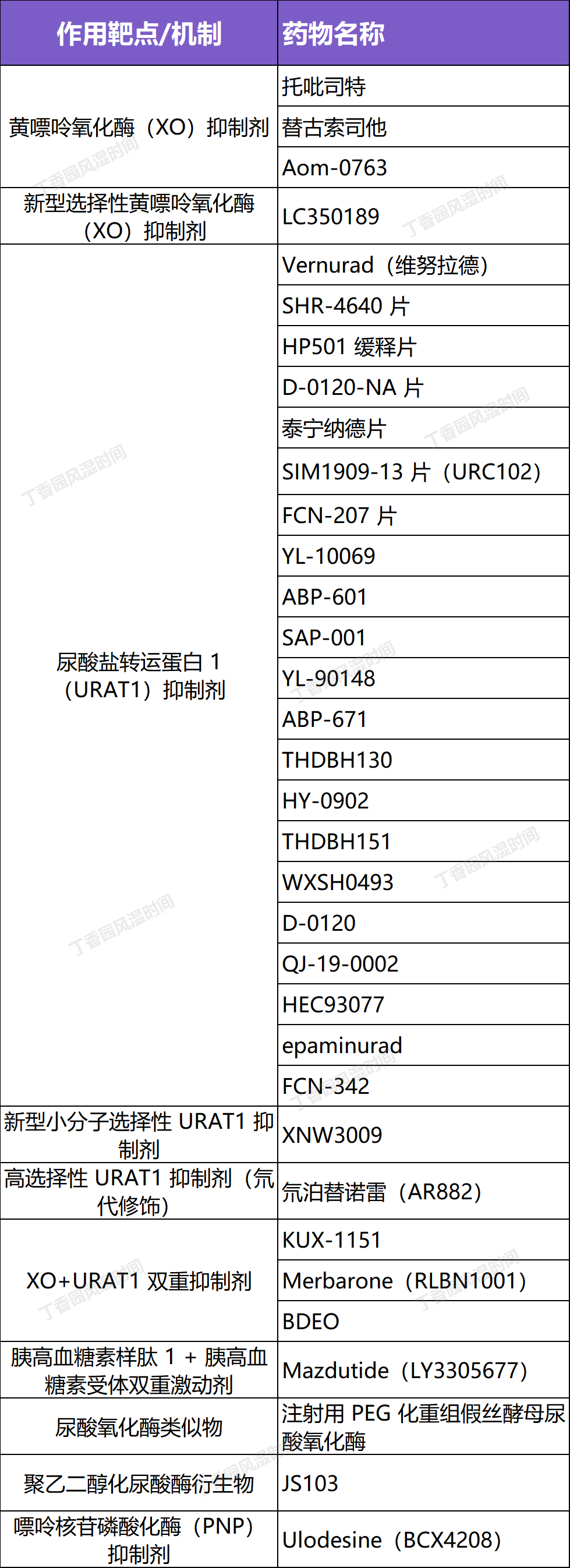
注:在研药物列表为不完全统计,如有遗漏,欢迎补充,具体研发进展及临床应用需以最新研究数据为准。
✩ 本文仅供医疗卫生等专业人士参考参考资料: [1] 徐东, 朱小霞, 邹和建, 等. 痛风诊疗规范 [J]. 中华内科杂志, 2023, 62(9): 1068 - 1076. [2] 中华医学会, 等. 痛风及高尿酸血症基层诊疗指南(实践版・2019)[J]. 中华全科医师杂志, 2020, 19(06): 486 - 494. [3] 中华医学会内分泌学分会. 中国高尿酸血症与痛风诊疗指南(2019)[J]. 中华内分泌代谢杂志, 2020,36(01):1 - 13. [4] 柏李裕年, 焦洋. 难治性痛风的治疗 [J]. 中华临床免疫和变态反应杂志,2023,17(04):357-361. [5] Jatuworapruk, K., Louthrenoo, W. Emerging therapeutic options for refractory gout. Nat Rev Rheumatol 20, 73–74 (2024). [6] 王鹏, 余玲, 李果, 张全波, 青玉凤. 难治性痛风药物治疗的研究进展 [J]. 中国临床新医学,2025,18(2):230-234 [7] 王昱, 张卓莉. 新型降尿酸药物多替诺雷治疗高尿酸血症研究进展 [J]. 中华风湿病学杂志,2024,28(6):422-426 [8] 心血管疾病合并无症状高尿酸血症诊治中国专家共识小组. 心血管疾病合并无症状高尿酸血症诊治建议 (第二版)[J]. 中国心血管病研究.2012,10(4). [9] 中国民族卫生协会重症代谢疾病分会高尿酸血症相关疾病诊疗多学科共识专家组. 中国高尿酸血症相关疾病诊疗多学科专家共识(2023 年版)[J]. 中国实用内科杂志, 2023, 43(6): 461-480. [10] 中国医疗保健国际交流促进会高血压分会共识专家组, 姜一农, 孙宁玲. 高血压伴无症状高尿酸血症管理中国专家共识 [J]. 中华高血压杂志, 2022, 30(11):6. [11] 马翠, 马瑜瑾, 姜宏卫. 治疗高尿酸血症的相关药物研究进展 [J]. 中国医药,2025,20(8):1259-1262 [12] 闫彩瑛, 覃淋英, 徐瑶青, 王欣格, 柴囡楠, 成龙. 降尿酸药物研究进展 [J]. 中国药物警戒,2025,22(5):592-595I0046-I0055 [13] 刘润, 谢晨栖, 陈晓芳, 刘晨阳, 胡兰, 贾萍. 以尿酸转运蛋白 1 为靶点治疗高尿酸血症药物研究进展 [J]. 江苏大学学报(医学版),2024,34(3):203-210 [14] 黄冬倩, 郑明, 束福, 李诗健, 刘根炎. 抗痛风双靶标抑制剂研究进展 [J]. 化学与生物工程,2024,41(6):7-12
|
![]() 苏公网安备32021302002628号
苏公网安备32021302002628号